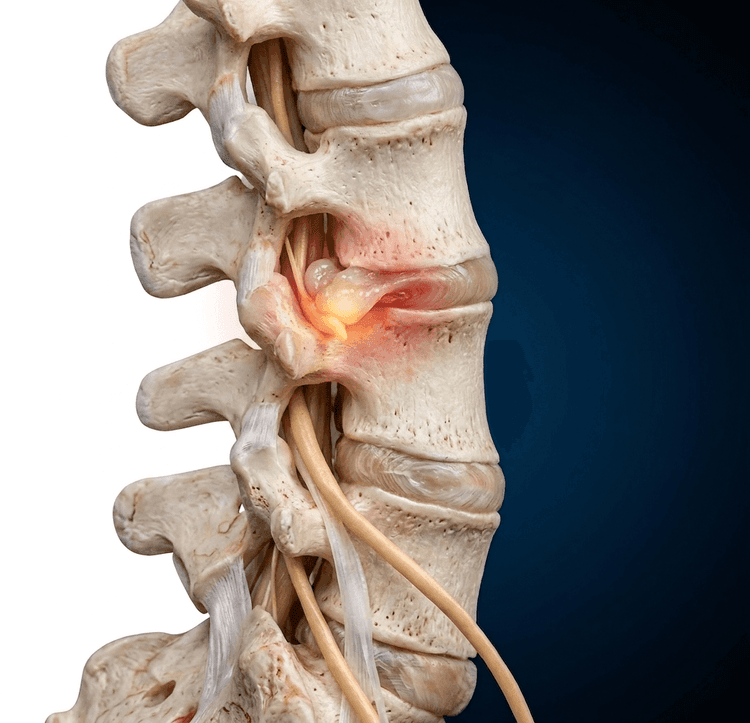
Dyskopatia
Dyskopatia to bardzo powszechna dolegliwość. Dochodzi do niej w wyniku przemieszczenia krążków międzykręgowych, popularnie określanych mianem dysków, które pełnią funkcję amortyzacyjną i zapewniają ruch, niczym łożysko ślizgowe, pomiędzy trzonami kręgów. Przemieszczenie to skutkuje uciskiem na struktury kanału kręgowego albo na sam rdzeń kręgowy, co może prowadzić do szeregu niekorzystnych objawów klinicznych.
Czym charakteryzuje się dyskopatia?
Mechanizm przemieszczania się jądra miażdżystego w obrębie krążka międzykręgowego można porównać do mokrego mydła ściskanego w dłoniach – w zależności od kierunku nacisku przesuwa się ono w stronę przeciwną. Wysunięcie dysku skutkuje silnym bólem oraz ograniczeniem ruchomości, a niekiedy również objawami neurologicznymi, takimi jak mrowienie, pieczenie, drętwienie, a w skrajnych przypadkach, zaburzeniem kontroli nad oddawaniem stolca i moczu. Oczywiście grupa odczuć jest znacznie szersza.
Szczególnie niebezpieczny jest bezpośredni ucisk na rdzeń kręgowy, gdyż może on prowadzić do jego niedokrwienia i rozwoju mielopatii, czyli uszkodzenia rdzenia kręgowego na skutek ucisku naczyń krwionośnych. W konsekwencji niedotlenienia wywołanego niedokrwieniem rdzenia kręgowego powstają mikroudary tkanki nerwowej, które mogą skutkować trwałym upośledzeniem sprawności.
Do charakterystycznych objawów dyskopatii należą między innymi:
- zawroty głowy,
- sztywność karku,
- ból w odcinku szyjnym promieniujący do potylicy,
- nasilanie bólu podczas ruchów głowy (jej obracania i zginania odcinka szyjnego),
- drętwienia i mrowienia w obrębie barków oraz kończyn górnych,
- niekontrolowane skurcze mięśni,
- osłabienie siły mięśniowej kończyn.
Czynniki predysponujące do dyskopatii
Przyczyn rozwoju dyskopatii kręgosłupa jest wiele i są one bardzo zróżnicowane. Najczęściej wynikają z nieprawidłowego obciążenia kręgosłupa.
Głównymi czynnikami ryzyka dyskopatii są:
- nieprawidłowa technika podnoszenia ciężkich przedmiotów,
- podnoszenie przedmiotów z rotacją tułowia,
- siedzący tryb życia i związane z tym osłabienie mięśni stabilizatorów i mięśni grzbietu,
- wady postawy,
- forsowne marsze z ciężkim ekwipunkiem,
- intensywna aktywność fizyczna bez uprzedniego przygotowania,
- urazy kręgosłupa,
- ciąża czy procesy degeneracyjne jak zwłóknienie, czy deformacja, mające ścisły związek z wiekiem.
Zmiany degeneracyjne krążków międzykręgowych prowadzą do stopniowego zmniejszania ich elastyczności i wytrzymałości, co sprzyja ich przemieszczeniu i drażnieniu struktur nerwowych. W zależności od lokalizacji zmian ból może promieniować do różnych obszarów ciała: przy dyskopatii szyjnej obejmuje on barki, łopatki oraz kończyny górne; a przy dyskopatii lędźwiowej może promieniować do pośladków, pachwin czy kończyn dolnych.

Dyskopatia: badania i metody diagnostyczne
Rozpoznanie dyskopatii opiera się na analizie objawów klinicznych oraz wyników badań obrazowych. W diagnostyce wykorzystuje się:
- Badanie rentgenowskie (RTG) - stosowane głównie w celu wykluczenia zmian kostnych.
- Rezonans magnetyczny (RM) - umożliwiający szczegółową ocenę struktur pozakostnych i zmian w obrębie kanału kręgowego.
- Tomografię komputerową (TK) - pomocną w dokładnej ocenie zmian zwyrodnieniowych.
Metody leczenia i rehabilitacji dyskopatii kręgosłupa
Dobór odpowiedniej terapii leczenia dyskopatii kręgosłupa zależy od stopnia zaawansowania schorzenia. W łagodnych przypadkach dyskopatii stosuje się leczenie zachowawcze obejmujące farmakoterapię, ćwiczenia rehabilitacyjne oraz techniki manualne. W przypadkach bardziej zaawansowanych konieczna jest kompleksowa terapia z udziałem specjalistów i łączeniem kilku metod postępowania.
W zależności od rodzaju dysfunkcji możliwe metody leczenia obejmują przede wszystkim terapię McKenziego, neuromobilizację, chiropraktykę, masaż leczniczy (wpływający rozluźniająco na mięśnie i zmniejszający efekty bólowe), ćwiczenia izometryczne, aplikacje zastrzyków nadtwardówkowych, zabiegi fizykalne (z polem magnetycznym, prądami TENS, jonoforezą, ultradźwiękami i laserem), terapię ułożeniową w stanach ostrych; kinesiotaping czy stosowanie leków przeciwbólowych i przeciwzapalnych.
Niezależnie od stopnia zaawansowania schorzenia rehabilitacja dyskopatii powinna być indywidualnie dostosowana do pacjenta, gdyż nie każda metoda terapeutyczna jest odpowiednia dla wszystkich przypadków. W sytuacjach, gdy leczenie zachowawcze nie przynosi oczekiwanych rezultatów, konieczne może być leczenie operacyjne. Podsumowując, dyskopatia jest schorzeniem wymagającym kompleksowego podejścia diagnostyczno-terapeutycznego, a skuteczność leczenia zależy od stopnia zaawansowania choroby oraz indywidualnych predyspozycji pacjenta.
Agnieszka Falandysz-Madejek, mgr Fizjoterapii
Artykuły, które mogą Cię zainteresować

Ból korzonków
Ostry i promieniujący ból pleców, znany potocznie jako ból korzonków, jest jednym z najczęstszych powodów wizyt w gabinecie fizjoterapii. Choć nazwa jest potoczna, opisuje ona konk...
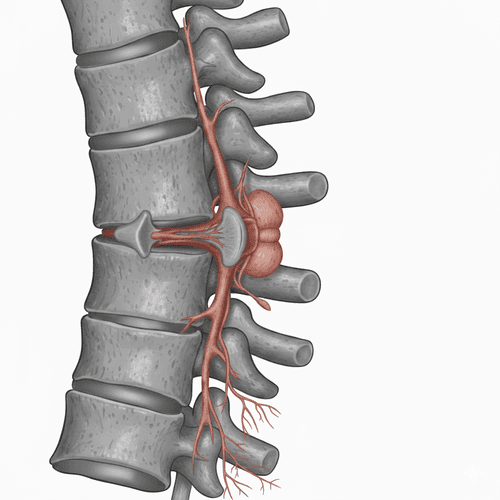
Rwa Kulszowa
Rwa kulszowa (z łac. ischias) to zespół bólowy powstały na skutek podrażnienia największego nerwu w ciele człowieka jakim jest nerw kulszowy. Ból promieniuje od okolicy lędźwiowo-k...
Ból przewlekły
Ból przewlekły to dolegliwość, która trwa dłużej niż typowy czas gojenia tkanek i często zaczyna wpływać nie tylko na ciało, ale też na sen, nastrój i codzienne funkcjonowanie. W p...